
Zapłodnienie in vitro to jedna z metod leczenia niepłodności, stosowana wtedy, gdy naturalne zapłodnienie nie jest możliwe lub inne formy terapii nie przyniosły efektu. Procedura polega na połączeniu komórek rozrodczych poza organizmem kobiety i przeniesieniu zarodka do macicy. W artykule wyjaśniamy, czym polega metoda in vitro, jak przebiega krok po kroku, komu jest zalecana oraz jakie są jej realne szanse i ograniczenia.
In vitro – na czym polega zapłodnienie pozaustrojowe?
W warunkach naturalnych, określanych jako in vivo, połączenie plemnika z komórką jajową następuje w organizmie kobiety, zwykle w jajowodzie. W przypadku in vitro fertilization proces ten odbywa się poza organizmem, w ściśle kontrolowanych warunkach laboratoryjnych. Z tego powodu procedura bywa określana jako zapłodnienie pozaustrojowe.
Metoda in vitro polega na pobraniu od kobiety komórek jajowych oraz nasienia od partnera lub dawcy, a następnie doprowadzeniu do zapłodnienia w laboratorium. Po połączeniu gamet powstaje zarodek, który przez kilka dni rozwija się pod nadzorem specjalistów. Dopiero na kolejnym etapie jest on przenoszony do macicy. To zasadnicza różnica między zapłodnieniem naturalnym a procedurą in vitro, w której kluczowy moment rozrodu odbywa się poza organizmem.
Warto podkreślić, że zapłodnienia dochodzi w sposób kontrolowany i zaplanowany, z wykorzystaniem nowoczesnej aparatury oraz wiedzy embriologicznej.
Zobacz również: leczenie niepłodności: https://niebieskiepudelko.pl/leczenie-nieplodnosci-gdzie-zglosic-sie-po-pomoc/
Zapłodnienie in vitro jako metoda leczenia niepłodności
Zapłodnienie in vitro funkcjonuje dziś jako uznana metoda leczenia niepłodności, stosowana wtedy, gdy inne formy terapii nie przynoszą efektów lub nie mogą zostać zastosowane. Nie jest to rozwiązanie pierwszego wyboru, lecz etap leczenia poprzedzony dokładną diagnostyką i analizą przyczyn niepłodności u obojga partnerów. W praktyce oznacza to, że procedura IVF stanowi jedno z narzędzi, po które sięga się w określonych sytuacjach klinicznych.
Z medycznego punktu widzenia in vitro należy do grupy metod leczenia określanych jako techniki wspomaganego rozrodu. Ich celem jest uzyskanie ciąży w przypadkach, gdy naturalne zapłodnienie nie może zajść lub jego prawdopodobieństwo jest bardzo niskie. Metoda ta została rozwinięta w oparciu o wieloletnie badania naukowe, a jej znaczenie dla współczesnej medycyny potwierdziło przyznanie twórcom technologii Nagrody Nobla w dziedzinie fizjologii i medycyny.
W przeciwieństwie do metod farmakologicznych czy chirurgicznych, procedura in vitro nie usuwa samej przyczyny problemu, lecz wspomaga proces rozrodu na etapie, na którym organizm nie radzi sobie samodzielnie. Z tego względu leczenie to jest zawsze indywidualnie planowane w klinikach zajmujących się medycyną rozrodu i dobierane do sytuacji każdej pary, z uwzględnieniem wieku, stanu zdrowia oraz historii wcześniejszego leczenia.
Wskazania do leczenia metodą in vitro
Leczenia niepłodności metodą in vitro nie stosuje się rutynowo. Decyzja o wdrożeniu tej metody zapada po analizie wyników badań i ocenie, czy inne metody leczenia nie przyniosły efektów. Najczęstsze wskazania obejmują:
- niedrożność jajowodów, uniemożliwiającą naturalne zapłodnienie
- endometrioza, zwłaszcza w postaciach utrudniających prawidłowy rozród
- obniżoną rezerwę jajnikową lub niewielką liczbę komórek jajowych
- zaburzenia parametrów nasienia, w tym niską liczbę lub ruchliwość plemników
- sytuacje, w których połączenie plemnika z komórką jajową jest utrudnione
- niewyjaśnioną niepłodność, mimo prawidłowych wyników podstawowych badań
- brak efektów wcześniejszego leczenia niepłodności, mimo długotrwałej terapii
Każdy przypadek oceniany jest indywidualnie. Ostateczną decyzję o zastosowaniu metody in vitro podejmuje lekarz na podstawie pełnej diagnostyki oraz sytuacji zdrowotnej pary.
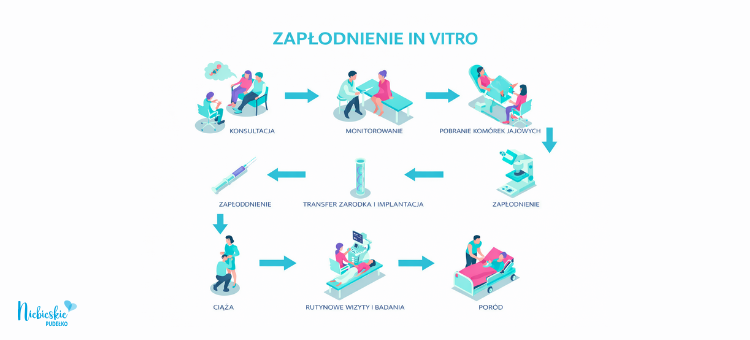
Procedura in vitro krok po kroku
Procedura in vitro jest zaplanowanym procesem medycznym, który przebiega według jasno określonych etapów. Każdy z nich ma swoje uzasadnienie kliniczne i odbywa się pod nadzorem zespołu specjalistów. W uproszczeniu procedura zapłodnienia obejmuje:
- przygotowanie organizmu kobiety do leczenia poprzez odpowiednio dobraną stymulację
- monitorowanie reakcji jajników na leczenie i ocenę dojrzewania pęcherzyków
- decyzję o momencie, w którym można pobrać komórki jajowe
- połączenie gamet i rozwój zarodków w kontrolowanych warunkach
- transfer jednego lub dwóch zarodków do jamy macicy
Całość jest rozłożona w czasie i dostosowana do sytuacji klinicznej pary. Choć schemat postępowania pozostaje podobny, każda procedura może różnić się szczegółami, w zależności od wieku pacjentki, rozpoznania oraz wcześniejszych doświadczeń z leczeniem.
Jak przygotowuje się kobietę do zabiegu?
Nikogo pewnie nie zdziwi, że to przyszła matka ponosi największe koszty fizyczne całej procedury. Organizm kobiety musi bowiem zostać odpowiednio przygotowany hormonalnie, aby komórka jajowa dojrzała prawidłowo i w odpowiednim czasie. Normalnie te wszystkie zmiany hormonalne reguluje sama Matka Natura, ale w przypadku IVF trzeba jej pomóc. W zależności od wieku kobiety i problemów danej pary wybiera się więc odpowiedni protokół stymulacji jajników, która polega na podawaniu w formie zastrzyków leków antykoncepcyjnych, leków blokujących przysadkę mózgową, a w końcu także leków stymulujących wzrost pęcherzyków (gonadotropiny). W efekcie cały proces dojrzewania jajeczka odbywa się pod ścisłą kontrolą medyczną. Niestety, ta faza wstępna łączy się często ze skutkami ubocznymi, najczęściej złym samopoczuciem, rzadziej hiperstymulacją jajników oraz powstawaniem torbieli.
Zobacz również: Joga hormonalna: https://niebieskiepudelko.pl/joga-hormonalna/
Pobranie komórek jajowych i nasienia
Etap pobrania materiału rozrodczego jest jednym z bardziej technicznych elementów leczenia in vitro i odbywa się w ściśle określonych warunkach klinicznych. Jego celem jest uzyskanie komórek, które następnie zostaną wykorzystane w dalszej części procedury.
- Pobrania komórek jajowych dokonuje się poprzez punkcję jajników, wykonywaną w znieczuleniu ogólnym
- zabieg odbywa się pod kontrolą USG i trwa zazwyczaj kilkanaście minut
- lekarz aspiruje płynu pęcherzykowego, z którego izolowane są komórki jajowe
- w tym samym dniu partner oddaje nasienie, wcześniej ocenione poprzez badanie nasienia
- uzyskany materiał trafia bezpośrednio do laboratorium, gdzie pracę przejmuje embriolog
Ten etap pozwala zebrać materiał niezbędny do dalszego postępowania i przeprowadzić kolejne fazy procedury in vitro bez ingerencji w organizm pacjentki poza samym zabiegiem.
Zapłodnienie komórki jajowej w warunkach laboratoryjnych
Po zakończeniu etapu pobrania materiału rozrodczego dochodzi do właściwego momentu, w którym następuje zapłodnienie komórki. Proces ten odbywa się poza organizmem kobiety, w ściśle kontrolowanych warunkach laboratoryjnych, co odróżnia tę metodę od zapłodnienia naturalnego. Plemniki i komórki jajowe są oceniane pod względem jakości, a następnie łączone w sposób dostosowany do sytuacji klinicznej pary.
W klasycznym przebiegu procedury zapłodnienia dochodzi poprzez umieszczenie komórek jajowych razem z plemnikami w specjalnym inkubatorze. Alternatywnie stosuje się techniki takie jak ICSI lub IMSI, polegające na podaniu plemnika do komórki jajowej lub precyzyjnej selekcji plemnika przed zapłodnieniem. W obu przypadkach zapłodnienie komórki jajowej w warunkach laboratoryjnych odbywa się pod stałym nadzorem embriologicznym.
Po skutecznym połączeniu gamet rozpoczyna się rozwój zarodka. Przez kolejne dni obserwowany jest jego podział i jakość, co pozwala ocenić, czy rozwój przebiega w sposób prawidłowy. Ten etap ma kluczowe znaczenie dla dalszych decyzji dotyczących leczenia i ewentualnego transferu.
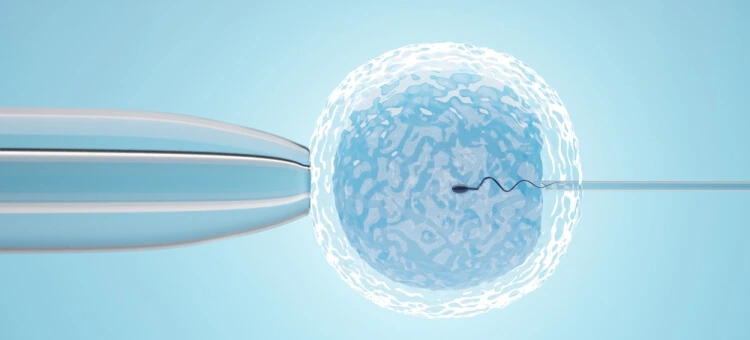
Metody zapłodnienia in vitro ICSI i IMSI
W sytuacjach, gdy klasyczne zapłodnienie nie daje oczekiwanych rezultatów, stosuje się zaawansowane metody zapłodnienia pozaustrojowego, które zwiększają precyzję całego procesu. Najczęściej są to ICSI oraz IMSI, wykorzystywane w określonych wskazaniach klinicznych:
- ICSI czyli sperm injection polega na bezpośrednim wstrzyknięciu plemnika do komórki jajowej. Metoda ta znajduje zastosowanie przy znacznie obniżonych parametrach nasienia lub wcześniejszych niepowodzeniach IVF.
- IMSI to rozszerzona wersja ICSI, w której plemniki są oceniane przy bardzo dużym powiększeniu. Dzięki temu możliwa jest selekcja komórek o najlepszej budowie przed mikroiniekcją plemnika do komórki jajowej.
W obu przypadkach kluczową rolę odgrywa embriolog, który ocenia jakość gamet i przeprowadza zapłodnienie z najwyższą precyzją. Dobór metody nie jest przypadkowy i zależy od wyników badań oraz historii wcześniejszego leczenia metodą in vitro. Te techniki nie zmieniają dalszego przebiegu procedury, ale mogą realnie zwiększać szanse na uzyskanie prawidłowo rozwijającego się zarodka.
Rozwój zarodków i transfer do jamy macicy
Po skutecznym zapłodnieniu zarodek rozwija się przez kilka dni w warunkach laboratoryjnych, gdzie oceniany jest jego podział i jakość. Na tej podstawie zespół decyduje, który zarodek ma największe szanse na dalszy prawidłowy rozwój.
Kolejnym etapem jest transfer zarodków do jamy macicy, wykonywany bez znieczulenia, przy użyciu cienkiego cewnika. Procedura jest krótka i nie wymaga hospitalizacji. Po przeniesieniu zarodka do jamy macicy rozpoczyna się okres oczekiwania na uzyskanie ciąży.
Szanse na powodzenie procedury in vitro
Szanse na powodzenie procedury in vitro zależą głównie od wieku pacjentki, jakości komórek rozrodczych oraz przyczyn niepłodności. Najwyższe prawdopodobieństwo uzyskania ciąży dotyczy kobiet przed 35. rokiem życia, a wraz z wiekiem stopniowo maleje. Znaczenie mają także wcześniejsze wyniki leczenia, sposób przeprowadzenia procedury oraz liczba uzyskanych zarodków.
Warto podkreślić, że in vitro nie daje gwarancji ciąży, ale u wielu par realnie zwiększa szanse na urodzenie dziecka w sytuacji, gdy inne metody leczenia okazały się nieskuteczne.
Czy istnieją jakieś możliwe powikłania po IVF?
Najwięcej problemów stwarza wspomniana już stymulacja hormonalna jajników oraz punkcja niezbędna do pobrania materiału. Poważne powikłania są jednak stosunkowo rzadkie i dotyczą jedynie wąskiego grona pacjentek. Źródła medyczne podają, że najczęściej pacjentki skarżą się na zatrzymywanie wody (utycie nawet o kilka kilogramów w ciągu kilku dni), bóle brzucha, mdłości i biegunkę po lekach stymulujących. Po punkcji zaś z nie więcej niż 3% przypadków obserwuje się krwawienie z dróg rodnych i krwawienie do otrzewnej. Sama procedura wprowadzenia zarodka do macicy wiąże się jedynie z ryzykiem ciąży pozamacicznej (które jest nieco wyższe niż w przypadku naturalnego zapłodnienia) oraz możliwością doczekania się bliźniąt.
Ile to kosztuje?
W ogólnym rozrachunku jeden cykl leczenia in vitro w Polsce kosztuje dziś od około 8 do nawet 25 tys. złotych, w zależności od zakresu procedur, leków i rozwiązań dodatkowych stosowanych w danej klinice. Warto przy tym pamiętać, że część par może skorzystać z programu finansowanego przez NFZ i przejść leczenie bez ponoszenia kosztów – szczegóły wyjaśniamy w artykule: ile kosztuje in vitro?
Bibliografia:
Mayoclinic.org, https://www.mayoclinic.org/tests-procedures/in-vitro-fertilization/about/pac-20384716
Iyoni.app, https://iyoni.app/in-vitro-what-is-it-and-how-does-it-work/
Invimed.pl/en, https://invimed.pl/en/in-vitro
Tagi: ciaża pozamaciczna, zapłodniona komórka




Dodaj komentarz