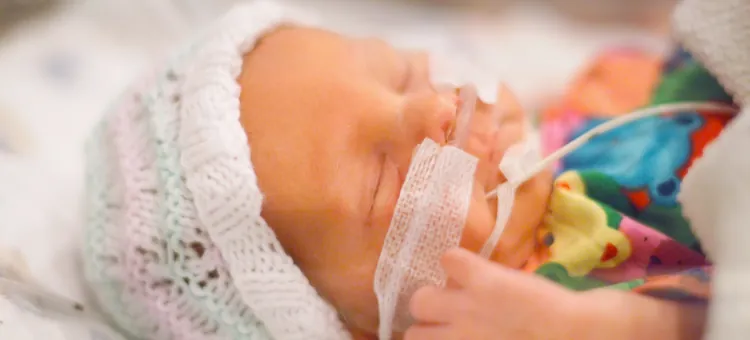
Wcześniaki często rodzą się z niedojrzałymi płucami, które nie radzą sobie z samodzielnym oddychaniem. Dzięki surfaktantom i wsparciu oddechowemu możliwe jest uratowanie ich życia oraz zmniejszenie ryzyka powikłań. Wyjaśniamy, czym są surfaktanty, jak się je podaje i co wpływa na skuteczność leczenia.
Jak działają surfaktanty i dlaczego są tak ważne dla niedojrzałych płuc?
U wcześniaka układ oddechowy często nie jest jeszcze w pełni rozwinięty, a niedojrzałość płuc prowadzi do trudności w oddychaniu tuż po urodzeniu. Surfaktanty to substancje powierzchniowo czynne, które naturalnie występują w pęcherzykach płucnych i odpowiadają za zmniejszenie napięcia powierzchniowego. Bez nich pęcherzyki zapadają się podczas wydechu, utrudniając prawidłową wymianę gazową. Dzieci urodzone przedwcześnie nie wytwarzają ich w wystarczającej ilości, co może prowadzić do zespołu zaburzeń oddychania (ZZO). Dlatego podaż surfaktantu odgrywa ważną rolę w leczeniu niewydolności oddechowej. Zastosowanie surfaktantu poprawia natlenienie krwi, obniża stężenie dwutlenku węgla i wspomaga rozwój płuc dziecka. Obecnie stosuje się farmaceutyczne preparaty surfaktantu, najczęściej pochodzące z płuc wieprzowych, które pozwalają na szybkie wsparcie funkcji oddechowej i zwiększają przeżywalność noworodków urodzonych przed 34. tygodniem ciąży.
Zobacz również: rozwój płodu w 34. tygodniu ciąży: https://niebieskiepudelko.pl/rozwoj-plodu-w-34-tygodniu-ciazy/
Kiedy i jak podawać surfaktant noworodkowi – podstawy leczenia
Podawanie surfaktantu płucnego noworodkom odbywa się zazwyczaj już w pierwszych godzinach po porodzie, zwłaszcza jeśli wcześniak ma objawy niewydolności oddechowej. Preparat trafia bezpośrednio do tchawicy, zazwyczaj przez rurkę inkubacyjną. Choć metoda ta może wydawać się inwazyjna, jej skuteczność w leczeniu zespołu zaburzeń oddychania została wielokrotnie potwierdzona Istnieją również mniej inwazyjne techniki, takie jak metoda LISA (Less Invasive Surfactant Administration), która pozwala ograniczyć konieczność wentylacji mechanicznej i zmniejsza ryzyko uszkodzenia płuc. Dawkować surfaktant trzeba precyzyjnie, w zależności od masy ciała dziecka i nasilenia objawów. W wielu przypadkach jedna podaż wystarcza, choć niektóre dzieci wymagają kolejnych dawek. Szybkie wprowadzenie leczenia poprawia saturację, obniża stężenie tlenu potrzebnego do wentylacji i pozwala uniknąć ciężkiej niewydolności oddechowej oraz dalszych komplikacji, takich jak dysplazja oskrzelowo-płucna (BPD).
Zespół zaburzeń oddechowych u wcześniaków – jak wygląda leczenie?
Zespół zaburzeń oddechowych (ZZO) występuje przeważnie u dzieci urodzonych przedwcześnie, gdy płuca nie zdążyły wyprodukować odpowiedniej ilości surfaktantu płucnego. W efekcie dochodzi do zapadania się pęcherzyków płucnych i znacznego utrudnienia wymiany gazowej.
Typowe objawy to przyspieszony oddech, sinica oraz trudność w utrzymaniu prawidłowego stężenia tlenu we krwi. Leczenie ZZO polega na wspomaganiu oddychania oraz jak najszybszym podaniu surfaktantu, który przywraca elastyczność pęcherzyków i stabilizuje ich funkcję. Współczesna medycyna korzysta z gotowych preparatów zwierających anionowe substancje powierzchniowo czynne, często pozyskiwane z naturalnych źródeł. W niektórych przypadkach konieczna jest również mechaniczna wentylacja za pomocą respiratora, zwłaszcza jeśli noworodek nie jest w stanie oddychać samodzielnie. Połączenie wczesnego rozpoznania i odpowiednio dobranej terapii może zmniejszyć ryzyko przewlekłych powikłań i skrócić hospitalizację dziecka.
Zobacz również: Na co zwracać uwagę, gdy mamy w domu wcześniaka: https://niebieskiepudelko.pl/na-co-warto-zwracac-uwage-gdy-mamy-w-domu-wczesniaka/
Rola respiratora w terapii niewydolności oddechowej u najmłodszych
Respirator jest bardzo często niezbędnym wsparciem dla noworodków z ciężką niewydolnością oddechową, zwłaszcza gdy wcześniak nie radzi sobie z samodzielną wentylacją płuc. Urządzenie to umożliwia dostarczenie odpowiednich dawek tlenu oraz wspomaga wymianę gazową, stabilizując stan dziecka. W zależności od potrzeb stosuje się wentylację mechaniczną inwazyjną lub mniej obciążające metody, jak infant flow. Gdy dochodzi do intubacji, podawanie surfaktantu płucnego może być zsynchronizowane z pracą respiratora, a to pozwala uzyskać lepsze efekty terapeutyczne. Celem leczenia jest nie tylko poprawa saturacji i obniżenie stężenia dwutlenku węgla, lecz także zapobieganie powikłaniom, takim jak dysplazja oskrzelowo-płucna czy uszkodzenie płuc. Im krótszy czas wentylacji mechanicznej, tym większa szansa na uniknięcie działań niepożądanych. Dlatego leczenie zawsze dobierane jest indywidualnie, z uwzględnieniem wieku płodowego, masy ciała i ogólnego stanu noworodka.
Czym grozi aspiracja smółki i jak ją rozpoznać u noworodka?
Smółka to pierwsza wydzielina jelitowa noworodka, wydalana w ciągu doby po urodzeniu. Czasem jednak, zwłaszcza przy przedłużającym się porodzie lub niedotlenieniu, może dojść do jej oddania jeszcze w życiu płodowym. Wtedy istnieje ryzyko, że noworodek zachłyśnie się tą substancją – mówimy wówczas o aspiracji smółki. Jej obecność w drogach oddechowych zaburza drożność, pogarsza wymianę gazową i może prowadzić do ostrej niewydolności oddechowej. Objawy są widoczne często zaraz po urodzeniu, tzn.: dziecko ma trudności z oddychaniem, niską saturację, a jego skóra może przybierać siny odcień.
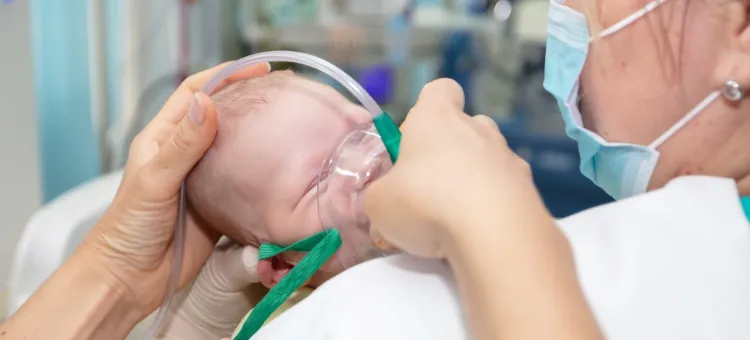
W sytuacjach zagrożenia życia stosuje się intubację, oczyszczanie dróg oddechowych oraz tlenoterapię. Często konieczna bywa również mechaniczna wentylacja za pomocą respiratora. W ciężkich przypadkach lekarze wdrażają także podaż właśnie surfaktantu płucnego. Preparaty te przywracają funkcję pęcherzyków płucnych i zmniejszają napięcie powierzchniowe na granicy faz, zapobiegając ich zapadaniu. Zastosowanie surfaktantów zmniejsza ryzyko wystąpienia trwałych powikłań w płucach dziecka.
Bibliografia:
Tomczyk, B. (2020). Zastosowanie wentylacji oscylacyjnej u noworodków niewydolnych oddechowo hospitalizowanych w Szpitalu “Zdroje” w okresie 10 lat (Praca doktorska, Pomorski Uniwersytet Medyczny w Szczecinie). Klinika Neonatologii PUM, Szczecin.,
Ncbi.nlm.nih.gov, www.ncbi.nlm.nih.gov/books/NBK546600/
Chiesi.pl, www.chiesi.pl/obszary-terapeutyczne/neonatologia/









Dodaj komentarz